U wenst informatie over
- Door overbelasting van de voorvoet ontstaat er pijn ter hoogte van de botstructuren (metatarsaalkoppen) alsook de voorvoetgewrichten (metatarso-phalangeale gewrichten/MTP).
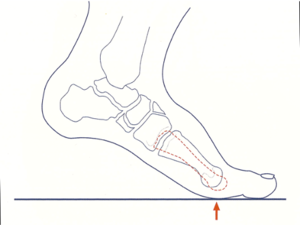
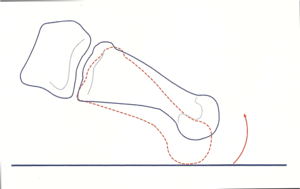
- Er zijn meerdere mogelijke oorzaken voor dit fenomeen zoals spreidvoet en doorzakking van de voorvoet in combinatie met hallux valgus of hamertenen. Korte achillespezen, holvoeten of het dragen van hakken kunnen ook een belangrijke rol spelen. De botstructuren ter hoogte van de voorvoet kunnen een afwijkende positie aannemen. Vaak ziet men te lange 1 en diepstaande 2 kopjes van de voorvoetbeentjes (metatarsaalkopjes).
Klachten
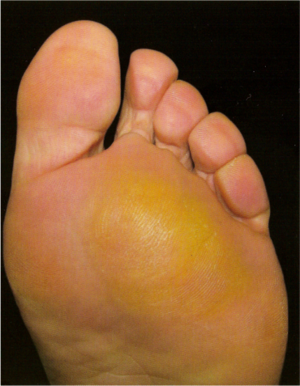
- Drukkende pijn onder en/of boven de voorvoet vooral bij het afrollen over de voorvoet.
- Soms zwelling.
- Drukpijn op de voorvoetgewrichten en/of metatarsaalkoppen.
- Achillespees is vaak stijf of verkort.
- Vaak spreidvoet met doorzakking van voorste voetgewelf soms in combinatie met hallux valgusafwijking en/of hamerteenmisvorming.
- Holvoetstatiek leidt eveneens tot overdruk onder de voorvoet.
- Eeltvorming centraal onder de voorvoet of specifiek onder één of meerdere metatarsaalkoppen is mogelijk. 2
- Pijn vooral toenemend bij belasten van de voorvoet.
- Langdurige overbelasting kan leiden tot een “stress”breukje. 3
Diagnose

- Vooral op basis van het klinisch onderzoek en klassieke röntgenopname.
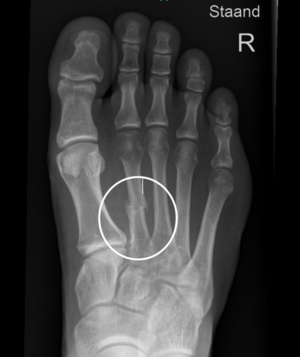
- Röntgenopname toont bij metatarsalgieklachten vaak een verstoorde anatomie met hoofdzakelijk te lange midvoet stralen.
- Via een podoscoop foto4 kan men de drukbelasting onder de voorvoet evalueren.
- Op echografie kan men vocht detecteren in de gewrichten (MTP).
- Op botscan kan men een stressfractuur uitsluiten.
Waarom wordt er behandeld
- Wegname van de pijnklachten ter hoogte van de voorvoet, vermijden van foutief stappatroon en daardoor overbelasting van andere voet- en enkelstructuren.
De behandelingskeuze is afhankelijk van
- Duur en intensiteit van de klachten.
- Resultaten van de niet-operatieve behandeling, steunzool behandeling.
Niet operatief

- Steunzooltherapie met goede ondersteuning onder de voorvoet (metatarsaalkoppen). foto5
- Aanpassing van schoeisel met voldoende ruimte voor de voorvoet.
- Vermijden van hoge hakken.
- Wegname van de eelt (via medische pedicure of door een podoloog).
- Rek- en stretchoefeningen van de achillespezen om de druk onder de voorvoet te vermijden.
Operatief
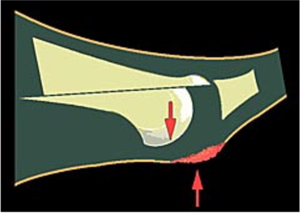
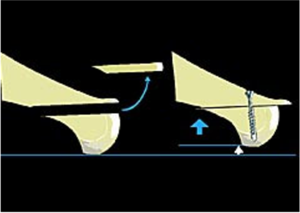
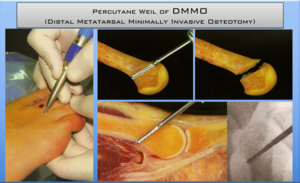
- De overdruk ter hoogte van de voorvoet, meer bepaald ter hoogte van de kopjes van de metatarsaalbeentjes en gewrichten, kan worden weggenomen door de metatarsaalkopjes in te korten en op te liften. Hiervoor worden de beentjes chirurgisch gebroken 3 4 .
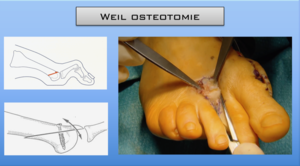
- Dit kan onder direct zicht gebeuren via een “open” procedure (Weil osteotomie) 7 of tegenwoordig meer toegepast, is de percutane techniek (DMMO, distale metatarsale minimaal invasieve osteotomie). 8
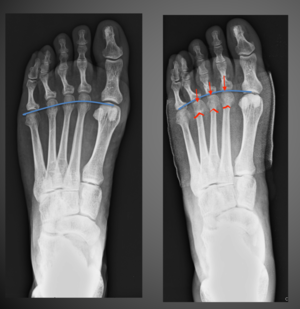
- Bij de percutane techniek wordt eveneens een verkorting en oplichting van de beenderige structuren beoogd maar de incisies zijn veel kleiner 9
- De DMMO procedure kan perfect gecombineerd worden met eventuele hallux valgus correctie of hamerteencorrectie, zo nodig.
Voordelen van percutane DMMO
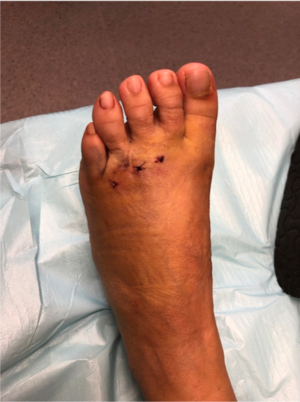
- Veel kleinere incisie en zelden wondproblemen
- Enkel de botstructuren worden aangeraakt, minder beschadiging van weke delen en minder litteken en verstijving nadien.
- Snelle steunname is aangewezen na 1 week met corrigerend verband en verbandschoen.
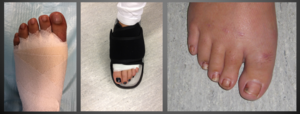
Nazorgen DMMO
- Na de ingreep wordt een stabiliserend-corrigerend verband aangelegd voor vier weken.
- Dit wordt door de chirurg of arts gewisseld na één week, eveneens na twee weken en wordt definitief verwijderd na vier weken.
- De eerste vier weken moet een verbandschoen worden gedragen.
- Er wordt geadviseerd om de eerste week enkel op de hiel te steunen en pas nadien op de voorvoet.
- Na vier weken kan een normale brede schoen worden gedragen. Soms wordt nog een sporttape rond de voorvoet aangebracht.
- Zwelling bovenop de voorvoet is normaal tot drie maand na de ingreep.
Operatie: samengevat
Dagziekenhuis
Algemene verdoving soms met extra verdoving eerste 24h van de voet.
30 min
Wondjes zelf zijn zeer klein. Wel heel belangrijk is het corrigerend verband.
Niet nodig, corrigerend verband wordt door arts of gipsmeester aangelegd.
Niet nodig.
Na enkele dagen zijn kleine wondjes van enkele milimeter genezen.
Na enkele dagen mag op de (voor)voet worden gestapt met verbandschoen.
Van zodra wondgenezing, na enkele dagen.
4 weken corrigerend verband met speciale verbandschoen, nadien ev brede tape.
Eerste dagen enkel hielsteun en nadien geleidelijk stappen op de voorvoet.
Slechts eerste dagen.
Na 4-6 weken
Fietsen, zwemmen na 4-6 weken, joggen ten vroegste na 8-10 weken.
Na 4 weken.
Zittend werk: 2-tal weken, staand werk :6-8 weken.
3 maand
Operatie: uitgebreide uitleg
Voor wie en wat wordt er gedaan
Patiënten met blijvende overdrukklachten ter hoogte van de voorvoet die onvoldoende resultaat boeken met steunzolen en kinesitherapie, zelfs na enkele maanden behandeling.
Radiografie toont in de meeste gevallen afwijkende voorvoetboog met lange metatarsaalbeenderen.
In de meeste gevallen wordt tegenwoordig een percutane minimaal invasieve procedure voorgesteld (DMMO) van de tweede, derde en vierde straal (zie operatieve behandeling).
Deze procedure wordt vaak gecombineerd met een hallux valgus correctie +/- hamerteencorrectie.
Wat moet er gebeuren voor de ingreep
- Ga naar de opnamedienst om de administratieve zuil van uw opname te regelen
- Neem afspraak met uw huisarts voor de preoperatieve onderzoeken en vragenlijsten. Vergeet de resultaten niet mee te nemen bij opname.
- Vergeet niet te vermelden als u allergisch bent aan medicatie, latex of ontsmettingsmiddelen
- Bloedverdunners moeten soms gestopt worden, bepaal dit met de orthopedist of huisarts
- U wordt opgenomen de dag van de ingreep. Het opnameuur hangt af van de volgorde op de operatielijst en wordt u meegedeeld de dag vóór de ingreep. Vanaf 12 u ’s nachts mag u niets meer eten of drinken.
- Voet en enkel worden best grondig gewassen voor opname met zeep en zo mogelijk eventueel met isobetadinezeep (rode flacon). Bij opname wordt uw voet eveneens nog eens grondig ontsmet.
Hoe verloopt de ingreep
- De ingreep wordt uitgevoerd door uw behandelende orthopedist, bijgestaan door zijn assistenten (arts-specialisten in opleiding), operatieverpleegkundigen en de anesthesist.
- Ingreep gaat door onder korte algemene verdoving.
- De ingreep zelf wordt beschreven bij “Operatie”.
- Meestal worden de patiënten pas echt wakker en goed bewust in de ontwaakkamer.
- De geopereerde zijde bevindt zich dan in een voetverband. U krijgt geregeld pijnstilling toegediend zo nodig.
- Eens goed wakker keert u terug naar uw kamer.
Beleid tijdens de hospitalisatie
- Na de ingreep komt uw behandelend chirurg u nog zien voor ontslag.
- De nodige attesten voor arbeidsongeschiktheid, thuisverpleging en medicatie worden meegegeven.
- U ontvangt tevens een ontslagbrief gericht aan uw huisarts (die krijgt zij/hij eveneens via digitale mail).
- Uw controle afspraak wordt geregeld en u krijgt hiervan een bevestigingsbrief.
- Deze eerste controle gaat door via de verbandkamer waar de eerste verbandwissel gebeurt door uw chirurg zelf.
- Voor ontslag krijgt u de verbandschoen mee die u de volgende 4 weken zal moeten dragen.
Beleid na ontslag
- U stapt met krukken en steunt niet op de voorvoet tot zolang uw arts dit voorziet. Meestal is dit hoogstens voor enkel dagen. Hielsteun is onmiddellijk toegestaan.
- Injecties tegen thromboflebitis ( verstopping van de aders) zijn in princiepe niet nodig.
- Voldoende bewegen met de tenen en knie.
- Neem voldoende pijnstillers (Paracetamol 1gr tot 4 maal per dag). Tradonal Odis is een krachtige pijnstiller die eveneens wordt voorzien maar die enkel bij hevige pijn moet worden ingenomen.
- Ontstekingsremmers worden best beperkt gezien dit de botheling (negatief) kan beïnvloeden.
- Het verband dient u ter plaatse te laten. Dit is een belangrijk deel van de ingreep. Het verband wordt ook door de chirurg zelf of de verbandmeester vervangen.
- Krukken kunnen soms al na 1 week worden weggelaten wanneer er over de voorvoet mag worden afgerold.
- De verbandschoen (wegens corrigerend verband) moet 4 weken worden gedragen overdag. Nadien kan gestart met het dragen van een brede schoen met stevige zool en eventueel nog een brede tape.
Controle en opvolging
- 3 controles met corrigerende verbandwissels worden voorzien op ongeveer 1 week na de ingreep, 2 weken (hechtingen worden dan tevens verwijderd) en uiteindelijk op 4 weken waar verband wordt weggehaald. Deze controles gebeuren via de gips/verbandkamer.
- Op 4 weken wordt een controleradiografie genomen en wordt eventueel nog een brede tape aangelegd.
- Laatste controle is voorzien op 10 weken, eveneens met een radiografie.
Revalidatie
- Kinesitherapievoorschrift wordt gestart vanaf week 5 waarbij in eerste instantie het normaal afrollen van de voet en gangrevalidatie terug wordt aangeleerd en verder ook mobilisaties van de tenen en ontzwellende kine.
- Initieel starten met zwemmen en fietsen en na drie tot vier maand kan gestart met licht joggen.
- Totale revalidatie bedraagt vier tot zes maand. Fietsen en zwemmen kan na 4-6 weken. Joggen na 8-10 weken
- U kan zeker niet met de wagen rijden zolang u verbandschoen en krukken gebruikt.
Eventuele complicaties
- Wondproblemen, wondinfectie of klein zenuwletsel zijn beschreven maar komen zelden voor.
- Soms ziet men vertraagde botgenezing (meestal rokers) maar non-union is weinig voorkomend.